ICSI
(Iniezione intracitoplasmatica di spermatozoi)
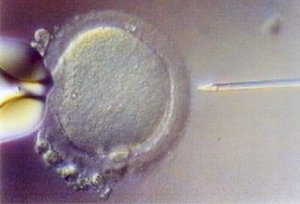
È la tecnica di micromanipolazione che permette di ottenere i risultati migliori: consiste nell’iniettare un singolo spermatozoo, attraverso la zona pellucida, direttamente all’interno del citoplasma ovocitario.
Questa tecnica è consigliata nei casi di sterilità da fattore maschile, in particolare per oligoasteno-teratospermia severa.
La percentuale di oociti fecondati raggiunge il 70%, con tassi di gravidanza paragonabili ed a volte superiori alla FIVET.
Tutte le altre tappe della tecnica sono sovrapponibili a quelle della precedente tecnica.
la ICSI è diventata, ad oggi, la metodica migliore per il trattamento dell’infertilità maschile, indipendentemente dalla sua severità, per tutte le forme di oligoastenospermia (conta < 5 x 106 e/o un numero di spermatozoi normomobili < 500.000), di globozoospermia, per la presenza di anticorpi anti-spermatozoi, e per le astenospermie.
La micromanipolazione dei gameti è una metodica che richiede la stretta associazione di due importanti elementi, la strumentazione e la pratica dell’operatore.
Raccolta del liquido seminale
Il liquido seminale viene solitamente raccolto in concomitanza col pick-up ovocitario mediante masturbazione e dopo 3-5 giorni di astinenza e lasciati a liquefare per almeno 20 minuti a 37 °C.
La valutazione e la successiva preparazione del liquido seminale per la ICSI vengono effettuate secondo la metodica convenzionale; la quantificazione del numero degli spermatozoi e le caratteristiche della motilità sono definite in base ai criteri della WHO.
La ICSI non richiede particolari preparazioni del liquido seminale.
Una buona percentuale di successo è da attendersi se si inietta uno spermatozoo dotato di buona motilità, mentre scarsi risultati vengono fuori dall’utilizzo di spermatozoi immobili e probabilmente non vitali.
La motilità è il segno principale della vitalità dello spermatozoo, cosa che rende possibile selezionare inizialmente le sole cellule vive.
Le indicazioni ad una ICSI per infertilità maschile possono essere definite in base alle caratteristiche del liquido seminale o in accordo alla patologia ed all’origine dello spermatozoo: dall’eiaculato, testicolare o epididimale
Caratteristiche del liquido seminale per una ICSI:
- Spermatozoi minori 2×106
- Motilità spermatica minore del 5%
- Morfologia normale minore del 4%
- Prelievo chirurgico degli spermatozoi
- Fallimento di un precedente tentativo di fecondazione assistita
Indicazioni alla ICSI:
- Spermatozoi nell’eiaculato
- Oligozoospermia (minore di 20 x 106/ml)
- Astenozoospermia (minore del 40% motilità progressiva, di cui almeno un 10% di tipo A)
- Teratozoospermia (minore del 14% di forme normali)
- Ogni combinazione delle tre anomalie
- Anticorpi antispermatozoi
- Globozoospermia
- Ripetuti insuccessi dopo FIVET
- Anomalie dell’eiaculazione
- Spermatozoi dell’epididimo
- Sindrome di Young
- Agenesia congenita dei deferenti bilaterale
- Insuccesso di vaso-epididimo-stomia
- Insuccesso di vaso-vaso-stomia
- Ostruzione bilaterale dei dotti eiaculatori
- Spermatozoi dai testicoli
- Tutte le indicazioni per spermatozoi epididimali
- Insuccesso del prelievo dall’epididimo per fibrosi
- Azoospermia da insufficienza testicolare
- Necrozoospermia
L’operatore seleziona quindi uno spermatozoo dotato di normale morfologia e lo immobilizza prima di iniettarlo nell’ooplasma.
Il processo di immobilizzazione dello spermatozoo viene effettuato ponendolo prima in senso trasversale rispetto alla pipetta d’iniezione, che viene orientata verso la coda.
Si abbassa la pipetta esercitando una leggera compressione sulla coda dello spermatozoo, fino ad ottenere una completa immobilizzazione della cellula.
E’ uno dei momenti chiave della ICSI, poiché lo stato di immobilità induce una permeabilizzazione della membrana plasmatica dello spermatozoo, favorendo il processo di decondensazione nucleare, evenienza che aumenta le possibilità di fecondazione.
Lo spermatozoo viene aspirato dalla coda e trasferito in una delle droplets contenenti gli ovociti.
Si effettua una rotazione dell’ovocita, in modo da posizionare il primo globulo polare in corrispondenza delle ore 6 o 12 ed il piano equatoriale nel fuoco, attraverso una leggera suzione esercitata con la pipetta di trazione.
Lo spermatozoo è iniettato adesso nel citoplasma dell’ovocita, in corrispondenza delle ore 3.